Пороговое тестирование дефибриллятора: все, что нужно знать о проверке эффективности устройства
- Пороговое тестирование дефибриллятора: все, что нужно знать о проверке эффективности устройства
- Связанные вопросы и ответы
- Что такое пороговое тестирование дефибриллятора
- Зачем нужно проводить пороговое тестирование дефибриллятора
- Как проводится пороговое тестирование дефибриллятора
- Какие подходы используются при пороговом тестировании дефибриллятора
- Какие результаты можно получить после порогового тестирования дефибриллятора
- Как часто нужно проводить пороговое тестирование дефибриллятора
- Какие факторы могут повлиять на результаты порогового тестирования дефибриллятора
Пороговое тестирование дефибриллятора: все, что нужно знать о проверке эффективности устройства
Лемаев Р.А.
ИЗМЕРЕНИЕ ЭЛЕКТРИЧЕСКИХ ПАРАМЕТРОВ ДЕФИБРИЛЛЯТОРОВ
Обеспечение здоровья населения и развитие отечественного здравоохранения в значительной степени определяются состоянием оснащенности лечебных учреждений медицинской техникой. К техническим средствам медицинского назначения относятся и дефибрилляторы.
Эти устройства применяются в экстренной медицине для стимуляции сердечной деятельности человека путем генерирования одиночного импульса тока, имитирующего кардиосигнал, через грудную клетку.
К настоящему времени отечественной и зарубежной промышленностью разработано большое количество автоматических и полуавтоматических дефибрилляторов типов ДИ-С-04, ДКИ-Н-04, ДИ-03 и DM10,
MINIDEF3 и др. Несмотря на это, в государственный реестр средств измерений внесен только один тип дефибрилляторов ДИ-03, который подлежит обязательной поверке, остальные дефибрилляторы подвергаются только проверке технического состояния без контроля погрешности воспроизводимых характеристик.
Как правило, при проверке технического состояния дефибрилляторов необходимо проверять следующие характеристики:
- напряжение на накопительном конденсаторе (до 7000 В);
- длительность генерируемого импульса тока (до 11 мс);
- амплитуду генерируемого импульса тока (до 50 А в нагрузке 40 Ом);
- форму генерируемого импульса;
- амплитуду токов утечки между электродами дефибриллятора и его корпусом.
Предлагаемые в эксплуатационных документах методы проверки технического состояния дефибрилляторов используют стандартные средства измерений, большинство из которых обладают
большими массогабаритными размерами и питанием от сети промышленного тока (киловольтметр типа С 196, осциллограф типа С1-64, вольтметр типа С 50 и т.д.). Это затрудняет осуществление проверки дефибрилляторов в условиях их эксплуатации.
Существующие за рубежом анализаторы дефибрилляторов типов Impulse 3000, Impulse 4000 (США) выполнены в виде переносного комплекта, что обеспечивает возможность проверки параметров дефибрилляторов в условиях их эксплуатации, однако, не позволяет контролировать форму генерируемого импульса. В то же время эффективность дефибрилляции зависит от степени соответствия генерируемого импульса кардиосигналу.
В настоящее время в НИИЭМП ведётся работа по созданию анализатора для проверки технического состояния дефибрилляторов. Анализатор представляет собой компактный переносной прибор с
автономным питанием от аккумуляторных батарей.
В состав анализатора входят: делитель напряжений; датчик тока; измерительный блок, включающий: быстродействующий 10-разрядный АЦП, микропроцессор, энергонезависимую память, графический дисплей и пульт управления. В качестве АЦП используется микросхема типа АТ 7816, в состав которой входит внутренний температурный сенсор, предназначенный для компенсации дополнительной погрешности от изменения температуры окружающей среды в процессе проверки дефибриллятора.
Однако при разработке анализаторов дефибрилляторов возникает ряд задач. Одной из них является отображение формы генерируемого импульса тока с требуемой точностью на графическом дисплее. Использование для этой цели многоразрядных АЦП связано с потерей быстродействия, а быстродействующие АЦП обладают недостаточной точностью. В связи с этим возникает задача восстановления формы генерируемого импульса не аппаратными, а программными средствами с применением математических и алгоритмических методов.
Другой задачей является организация поверки анализаторов дефибрилляторов. В настоящее время
предлагаемые отечественной промышленностью генераторы специальной формы не предназначены для
воспроизведения единичных кардиосигналов. В данном анализаторе предусмотрен калибровочный канал, который позволяет сформировать на входы анализатора тестовые сигналы путем цифро-аналогового преобразования данных о форме сигнала, хранящихся в энергонезависимой памяти.
Связанные вопросы и ответы:
1. Что такое пороговое тестирование дефибриллятора
Пороговое тестирование дефибриллятора - это процедура, которая проводится для определения минимальной энергии, необходимой для восстановления нормального ритма сердца после остановки сердечной деятельности. Это важный шаг в процессе настройки дефибриллятора, так как он позволяет убедиться, что аппарат будет работать эффективно и безопасно.
2. Как проводится пороговое тестирование дефибриллятора
Пороговое тестирование проводится путём наложения на сердце электрического импульса, который постепенно увеличивается в энергии, пока сердце не восстановит нормальный ритм. Это делается с помощью специального устройства, которое измеряет электрическую активность сердца и контролирует энергию импульса.
3. Какие преимущества порогового тестирования дефибриллятора
Пороговое тестирование дефибриллятора имеет ряд преимуществ. Во-первых, оно позволяет определить оптимальный уровень энергии, необходимый для восстановления ритма сердца, что обеспечивает безопасность пациента. Во-вторых, это позволяет избежать передозировки энергии, которая может быть вредна для сердца. В-третьих, пороговое тестирование позволяет настроить аппарат таким образом, чтобы он работал эффективно и точно.
4. Какие риски и осложнения могут возникнуть при пороговом тестировании дефибриллятора
Риски и осложнения при пороговом тестированинии дефибриллятора редки, но они могут включать в себя боль, дискомфорт, покраснение кожи и небольшие кровоизлияния. В редких случаях может возникнуть серьезное повреждение сердца или сосудов.
5. Как часто проводится пороговое тестирование дефибриллятора
Пороговое тестирование дефибриллятора обычно проводится один раз в год, но может быть проведено чаще, если это необходимо для настройки аппарата или для контроля его работы.
6. Кто может проводить пороговое тестирование дефибриллятора
Пороговое тестирование дефибриллятора обычно проводится кардиологами, электрофизиологами или другими медицинскими специалистами, которые имеют опыт работы с дефибрилляторами и знают, как правильно настроить их.
7. Как долго длится пороговое тестирование дефибриллятора
Пороговое тестирование дефибриллятора обычно длится от 30 минут до часа, но может занять больше времени, если это необходимо для настройки аппарата или для контроля его работы.
8. Могут ли пациенты ощущать боль или дискомфорт во время порогового тестирования дефибриллятора
Пациенты могут ощущать небольшую боль или дискомфорт во время порогового тестирования дефибриллятора, но это обычно быстро проходит. В редких случаях может возникнуть более сильная боль или дискомфорт, и в таких случаях врач может принять меры для уменьшения боли или дискомфорта.
Что такое пороговое тестирование дефибриллятора
Дефибрилляция проводится с помощью специального медицинского оборудования — дефибриллятора. Он способен генерировать одиночные электрические импульсы, которые трансторакально подводятся к телу пациента через электроды и воздействуют на сердце.
Современные профессиональные дефибрилляторы оснащены монитором, на котором можно наблюдать ЭКГ, а в некоторых моделях — и параметры жизнеобеспечения: сатурацию, частоту сердечных сокращений, глубину компрессии грудной клетки и т. д. Многие аппараты имеют встроенный термопринтер для регистрации показателей на бумаге, а также устройства для передачи информации на компьютер.
Дефибрилляторы: какие бывают
В зависимости от характеристик генерируемого электрического разряда все дефибрилляторы подразделяют на монополярные (монофазные) и биполярные (бифазные, двухфазные). Так как последние отличаются лучшим профилем безопасности и эффективности, подавляющее большинство современных моделей относятся к биполярным дефибрилляторам.
В основе их работы лежит способность электрического тока менять заряд на мембране кардиомиоцитов. Причем импульс, образованный одним электродом бифазного дефибриллятора, проходит через миокард и, отражаясь от второго электрода, меняет свою полярность и вновь достигает сердечной мышцы. Таким образом происходит последовательная смена реполяризации и деполяризации мембран клеток с подавлением внеочередных сокращений кардиомиоцитов и включением в работу синоатриального узла.
Так как один электрический импульс проходит через миокард дважды, для восстановления правильного ритма сердца требуется меньшая энергия. Это снижает риск образования ожогов кожи и повреждения сердечной мышцы.

Также различают профессиональные дефибрилляторы и автоматические модели. Первые используются медицинским персоналом в реанимационных и кардиологических отделениях клиник, в машинах «Скорой помощи» и т. д. Обычно они оснащены дополнительными устройствами для мониторинга жизненных функций пациента и оценки эффективности проведения сердечно-легочной реанимации. Такие устройства могут работать как в ручном, так и в автоматическом режиме. Для проведения электрической кардиоверсии в них предусмотрен режим синхронизации импульсов.
Автоматические модели имеют более простую конструкцию, легки в управлении и могут использоваться даже людьми без специальной подготовки. Такие дефибрилляторы самостоятельно проводят анализ сердечного ритма. Встроенный голосовой помощник дает четкие инструкции и подсказывает правильный порядок действий.
Зачем нужно проводить пороговое тестирование дефибриллятора
Пациенты, которым имплантируют кардиовертер-дефибриллятор (ИКД), обычно проходят тестирование в конце процедуры ИКД для измерения количества энергии, достаточной для успешной дефибрилляции сердца (тестирование порога дефибрилляции, или ТПФ). В этом исследовании предлагается выполнить это измерение у детей, уже подвергающихся клинически необходимым процедурам ИКД, с измерением, выполненным с использованием метода бинарного поиска, который ранее был проверен на когортах взрослых. Мы предполагаем, что педиатрические DFT при точном измерении могут быть ниже, чем предполагалось ранее на основе экстраполяции данных для взрослых.
Контакты и местонахождение
В этом разделе приведены контактные данные лиц, проводящих исследование, и информация о том, где проводится это исследование.
Критерии участия
Исследователи ищут людей, которые соответствуют определенному описанию, называемому критериям приемлемости. Некоторыми примерами этих критериев являются общее состояние здоровья человека или предшествующее лечение.
Критерии приемлемости
Исследуемая популяция
Все пациенты, осмотренные службой электрофизиологии в Детской больнице Бостона, которые имеют очень высокий риск внезапной сердечной смерти и нуждаются в ИКД.
Описание
Критерии включения:
- Текущее наблюдение в Детской больнице Бостона
- Дети с текущими или планируемыми ИКД, которым их основной электрофизиолог назначит клинически необходимую оценку/повторную оценку порога дефибрилляции
- Если у пациента есть система ИКД с нетрансвенозной катушкой разряда: вес ≤35 кг на момент первоначальной имплантации, текущий вес
- Если у пациента есть система ИКД с обычной катушкой для трансвенозного разряда: текущий вес ≤60 кг
Критерий исключения:
- Клинический отказ любого компонента системы, который не может быть устранен путем ремонта или замены оборудования.
- Гемодинамическая нестабильность, которая, по мнению основного электрофизиолога, требует сокращения оценки DFT.
Как проводится пороговое тестирование дефибриллятора
Экстренная и неотложная медицинская помощь (первая помощь).
Порядок выполнения базовой СЛР с автоматическим наружным дефибриллятором (АНД)
1. Убедиться в отсутствии опасности для себя и пострадавшего (Осмотреться)
2. Осторожно встряхнуть пострадавшего за плечи
3. Громко обратиться к нему: «Вам нужна помощь?»
4. Призвать на помощь: «Помогите, человеку плохо!»
5. Ладонь одной руки положить на лоб пострадавшего
6. Подхватить нижнюю челюсть пострадавшего двумя пальцами другой руки
7. Запрокинуть голову пострадавшего, освобождая дыхательные пути
8. Определить признаки жизни
9. Приблизить ухо к губам пострадавшего
10. Глазами наблюдать экскурсию грудной клетки пострадавшего
11. Считать вслух до 10 Выполнить
12. Вызвать специалиста (СМП) по алгоритму. (Сказать: Координаты места происшествия. Количество пострадавших. Пол. Примерный возраст. Состояние пострадавшего. Предположительная причина состояния. Объём Вашей помощи).
13. Использовать имеющийся в кабинете АНД
14. Подготовка к дефибрилляции и компрессиям грудной клетки: встать на колени сбоку от пострадавшего лицом к нему, освободить грудную клетку пострадавшего от одежды.
15. Наклеить электрод под правую ключицу
16. Наклеить второй электрод в левую подмышечную область на ладонь ниже подмышки пострадавшего
17. Не прикасаться к пациенту во время оценки ритма
18. Оценивается время до первой дефибрилляции
19. Сразу после разряда приступил к компрессиям грудной клетки
20. Основание ладони одной руки положить на центр грудной клетки пострадавшего
21. Вторую ладонь положить на первую, соединив пальцы обеих рук в замок
22. Оценивается время до первой компрессии
23. Компрессии грудной клетки 30 компрессий подряд (Руки спасателя вертикальны. Не сгибаются в локтях. Пальцы верхней кисти оттягивают вверх пальцы нижней)
24. Компрессии отсчитываются вслух
25. Искусственная вентиляция легких
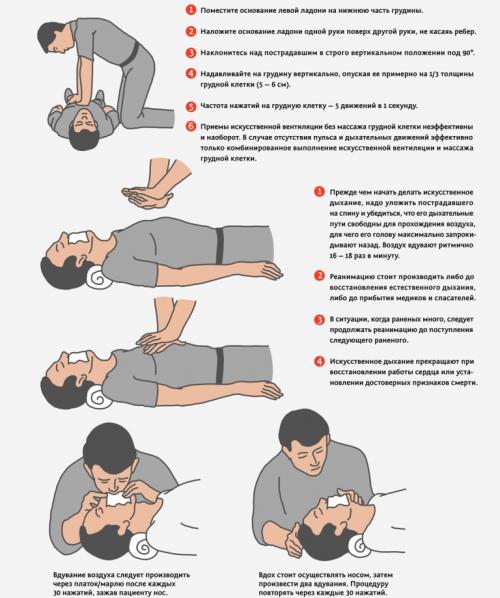 26. Защита себя (Использовать собственное надежное средство защиты)
26. Защита себя (Использовать собственное надежное средство защиты)
27. Ладонь одной руки положить на лоб пострадавшего
28. 1 и 2 пальцами этой руки зажать нос пострадавшему
29. Подхватить нижнюю челюсть пострадавшего двумя пальцами другой руки
30. Запрокинуть голову пострадавшего, освобождая дыхательные пути, набрать воздух в лёгкие
31. Обхватить губы пострадавшего своими губами
32. Произвести выдох в пострадавшего
33. Освободить губы пострадавшего на 1-2 секунды
34. Повторить выдох пострадавшего
35. Оценка показателей тренажера: адекватная глубина компрессий, адекватное положение рук при компрессиях, полное высвобождение рук между компрессиями, адекватная частота компрессий, адекватный объём ИВЛ, адекватная скорость ИВЛ.
Какие подходы используются при пороговом тестировании дефибриллятора
Подробное описание
Это проспективное рандомизированное (1:1 ТПФ и УМО тестирование) контролируемое клиническое исследование. Пациенты, перенесшие имплантацию ИКД или замену устройства, будут кандидатами на участие в этом исследовании. Медицинские записи этих пациентов будут проверены до включения в исследование, чтобы гарантировать право на участие в исследовании. Каждый пациент, являющийся кандидатом и согласившийся участвовать в исследовании, пройдет предпроцедурную оценку стандарта медицинской помощи, включая полную оценку истории болезни, полный медицинский осмотр и обычные лабораторные анализы, включая биохимический анализ, гематологический анализ, коагуляционный анализ, Электрокардиограмма в 12 отведениях и тест мочи на беременность (все женщины детородного возраста). Пациент-кандидат будет случайным образом распределен либо в группу стандартного метода тестирования DFT, либо в группу метода тестирования ULV.
Для стандартной группы тестирования DFT в соответствии с обычным стандартом лечения пациент будет госпитализирован. Исследование требует проведения перед процедурой анализа крови на тропонин-Т (ТнТ) объемом 3 мл, который будет взят до проведения любого теста ТФП. Образец крови будет отправлен в центральную лабораторию Калифорнийского университета в Сан-Диего (UCSD) для обработки. Затем пациенту будет проведена запланированная процедура имплантации ИКД стандартным образом. Стандартное тестирование порога дефибрилляции будет выполняться с использованием низкоэнергетического разряда, наносимого на зубец Т, чтобы вызвать фибрилляцию желудочков (ФЖ). Если вызывается ФЖ, первый разряд составляет 25 Дж (Дж). В случае успеха мы подождем 5 минут и повторим процесс. Если 2-й разряд увенчался успехом, тестирование DFT завершено и достигнут запас прочности 10 Дж (энергия разряда устройства установлена на уровне 35 Дж или в соответствии с клиническими показаниями, определяемыми лечащим кардиологом-электрофизиологом). Резервный внешний дефибриллятор всегда будет доступен в случае неудачи трансвенозного разряда. Артериальное давление будет контролироваться до и сразу после каждого разряда. Через 4 часа, 8 часов и 16 часов после тестирования DFT образцы крови (3 мл для тропонина-Т) будут взяты и отправлены в центральную лабораторию UCSD для обработки.
Для группы тестирования УМО в соответствии с обычным стандартом лечения пациент будет госпитализирован. Исследование требует проведения анализа крови перед процедурой (3 мл на тропонин-Т), который будет взят до любого УМО-тестирования. Образец крови будет отправлен в центральную лабораторию UCSD для обработки. Затем пациенту будет проведена запланированная процедура имплантации ИКД, что является стандартной клинической процедурой. ULV-тестирование проводится следующим образом: для устройства с одной катушкой разряд 18 Дж будет доставлен через 0 мс, +20 мс, -20 мс и -40 мс, измеренный от пика зубца Т; для устройства с двумя катушками разряд 18 Дж будет доставлен через 0 мс, -20 мс, +20 мс и +40 мс, измеренный от пика Т-зубца. Если ФЖ не вызывается каким-либо из вышеупомянутых разрядов, УМО будет считаться равным 18 Дж, и ИКД будет имплантирован с силой первого разряда, установленной на уровне 30 Дж или в соответствии с клиническими показаниями, определяемыми лечащим кардиологом-электрофизиологом. Если индуцируется ФЖ, будет произведен спасательный разряд в 25 Дж, как стандартно, и в случае успеха устройство будет запрограммировано на максимальную мощность 35 Дж или в соответствии с клиническими показаниями, определяемыми лечащим кардиологом-электрофизиологом. Артериальное давление будет контролироваться до и сразу после каждого разряда. Через 4 часа, 8 часов и 16 часов после тестирования УМО образцы крови (3 мл на тропонин-Т) будут взяты и отправлены в центральную лабораторию UCSD для обработки.
Помимо анализов крови на тропонин-Т, нет никаких изменений в обычном послеоперационном ведении. Пациенты будут наблюдаться каждые три месяца, что является стандартным ведением пациентов с ИКД.
Какие результаты можно получить после порогового тестирования дефибриллятора
Для бытового применения предназначены автоматические наружные дефибрилляторы. Большинство моделей очень просты в эксплуатации, поэтому их могут использовать люди с минимальным уровнем подготовки. Для неопытных пользователей самыми удобными будут модели с голосовыми помощниками, которые «подсказывают», когда нужно начинать сердечно-легочную реанимацию и как ее правильно делать. В некоторых устройствах голосовые подсказки дублируются в виде сообщений на экране. Есть модели только для взрослых и те, которые оснащены «взрослыми» и «детскими» электродами. Средняя стоимость автоматического наружного дефибриллятора – от 100 до 200 тысяч рублей.
Автоматические дефибрилляторы подходят для медицинских и немедицинских учреждений, где могут понадобиться мероприятия по сердечно-легочной реанимации. Дефибрилляторы должны быть в школах, тренажерных залах, стоматологических кабинетах, медицинских кабинетах предприятий, аэропортах, вокзалах, на борту самолетов, на стадионах, в спортивных комплексах.
В некоторых западных странах (в частности, США) официально разрешено использовать автоматические наружные дефибрилляторы в домашних условиях. К такому решению пришли после изучения статистики внезапной сердечной смерти. Было установлено, что более 80% случаев ВВС происходит дома, а значит, ранняя дефибрилляция в домашних условиях может помочь увеличить число выживших после внезапной остановки кровообращения. Как правило, такие приборы рекомендуют семьям, где у кого-то уже был эпизод жизнеугрожающей аритмии и внезапной остановки сердца. Члены семьи должны пройти инструктаж и быть готовыми оказать первую помощь.
В России в настоящее время использовать автоматические наружные дефибрилляторы для оказания первой помощи могут медики и люди, которые прошли специальную подготовку: полицейские, спасатели, пожарные.
.Как часто нужно проводить пороговое тестирование дефибриллятора
ЭФФЕКТИВНОСТЬ И БЕЗОПАСНОСТЬ ЭЛЕКТРИЧЕСКОЙ ДЕФИБРИЛЛЯЦИИ ЖЕЛУДОЧКОВ СЕРДЦА: ЭКСПЕРИМЕНТ И КЛИНИКА
В. А. Востриков
НИИ общей реаниматологии им. В. А. Неговского РАМН, Москва Первый московский государственный медицинский университет им. И. М. Сеченова
Efficacy and Safety of Electrical Ventricular Defibrillation: The Experiment and Clinic
V. A. Vostrikov
V. A. Negovsky Research Institute of General Reanimatology, Russian Academy of Medical Sciences, Moscow I. M. Sechenov First Moscow State Medical University
Представлены результаты экспериментальных и клинических исследований (1990—2010 г.), посвященных оптимизации эффективности электрической дефибрилляции желудочков сердца отечественным импульсом биполярной квазисинусоидальной формы. Комплексное изучение влияния основных кардиальных и экстракардиальных факторов (таких как: сердечная недостаточность, вид и продолжительность фибрилляции, ее амплитудно-частотные характеристики, сопротивление грудной клетки, размер электродов, введение антиаритмических препаратов, амплитуда 2-й фазы импульса) на эффективность и безопасность дефибрилляции позволило сформулировать ряд новых положений и решить некоторые методологические и методические вопросы. Впервые исследована дозозависимая эффективность квазисинусоидального импульса у больных с вызванной, спонтанной первичной и вторичной фибрилляцией, и желудочковой тахикардией. Установлена высокая эффективность разрядов небольшой энергии
The paper provides the results of the 1990—2010 experimental and clinical studies on the optimization of the efficiency of electrical ventricular defibrillation using the Russian bipolar quasi-sinusoidal impulse. The comprehensive study of the influence of major cardiac and extracardiac factors, such as heart failure, the type and duration of fibrillation, its amplitude and frequency characteristics, chest resistance, electrode sizes, administration of antiarrhythmic drugs, and phase 2 impulse amplitude on the efficiency and safety of defibrillation, could formulate a number of new propositions and solve some methodological and methodic issues. The dose-dependent effectiveness of the quasi-sinusoidal impulse has been first investigated in patients with induced, spontaneous primary and secondary fibrillation and ventricular tachycardia. Low-energy (
Широкое использование электрической дефибрилляции (ЭДФ) для устранения жизнеопасных нарушений ритма, включая фибрилляцию желудочков (ФЖ), требует детального изучения кардиальных и экстракардиаль-ных факторов, влияющих на ее эффективность и безопасность. Среди экстракардиальных факторов важное место принадлежит форме электрического импульса. В экспериментальных исследованиях, начало которым было положено в 1957—1967 гг. Н. Л. Гурвичем и соавт. , показано преимущество импульсов биполярной
Адрес для корреспонденции (Correspondence to):
Востриков Вячесслав Александрович (Vostrikov V. A.) E-mail:
синусоидальной формы (БП) по сравнению с монополярными (МП). Первоначальный вариант концепции оптимального БП импульса предусматривал одинаковую амплитуду обеих фаз. Однако, как показали эксперименты на животных (1971 г.), более эффективным по сравнению с импульсом МП формы явился асимметричный импульс с амплитудой 2-й фазы, составляющей 65% от 1-й фазы . Это позволило существенно снизить величину дефиб-риллирующего тока (энергии) и положить начало серийному производству отечественных дефибрилляторов, генерирующих БП квазисинусоидальные импульсы (первоначально БП импульс получил название «импульс Гурвича», затем в связи со значительным вкладом в его оптимизацию и конструированием серии отечественных дефибрилляторов — «импульс Гурвича-Венина») . В
течение последующих ~15 лет работы по оптимизации БП импульса и ЭДС практически не проводились. Вместе с тем, целый ряд вопросов требовал решения. Так, например, не был установлен оптимальный диапазон амплитуды 2-й фазы и ее минимальные значения, за пределами которых эффективность ЭДФ начинала снижаться. Не было исследовано влияние сопротивления грудной клетки (СГК) на эффективные значения БП и МП синусоидальных импульсов. Помимо формы импульса и СГК эффективность ЭДФ зависит от проводимой антиаритмической терапии. Установлено, что лидо-каин, новокаинамид и амиодарон в зависимости от дозы могут существенно увеличивать или не изменять пороговую энергию МП разряда во время проведения внутренней дефибрилляции . Однако исследования, посвященные дозозависимому влиянию указанных выше препаратов на эффективность наружной ЭДФ импульсом БП формы, не проводили. Не проводились также экспериментальные работы по сравнительной характеристике жизнеопасных нарушений ритма и проводимости (включая асистолию и ФЖ), развивающихся после нанесения на область интактного сердца импульсов БП и МП синусоидальной форм. Не был исследован вклад таких важных факторов, как диаметр электродов и плотность тока, в динамику развития нарушений ритма после нанесения разряда; отсутствовал надежный критерий оценки жизнеопасного функционального повреждения сердца наружными импульсами различной формы и длительности.
С начала 1990-х годов ключевой в мире является проблема оптимизации вида и параметров БП импульса, позволяющих уменьшать максимальную величину эффективной энергии разряда. В первую очередь это было необходимо для разработки моделей автоматических наружных дефибрилляторов (АНД), используемых на догоспитальном этапе оказания медицинской помощи лицами, не имеющими медицинского образования. Несмотря на многолетнее применение в нашей стране БП импульса, первые исследования его эффективности при устранении ФЖ и желудочковой тахикардии (ЖТ), приводящих к внезапной остановке сердца, были начаты только в 1991 г. Особый клинический интерес представляли данные о до-зозависимой эффективности импульса у больных с ФЖ/ЖТ, развивающейся на фоне сердечной недостаточности (СН) и без нее. Следует также отметить, что не только в клинических, но и в экспериментальных работах отсутствовали данные о влиянии диаметра электродов и контактного материала между электродами и кожей на СГК и параметры дефибриллирующего импульса БП формы. Не проводили исследований влияния величины и количества наносимых разрядов БП и МП форм при устранении ФЖ на успех сердечно-легочной реанимации (СЛР) у больных с СН и без нее.
Цель работы — исследовать в эксперименте и клинике влияние кардиальных и экстракардиальных факторов на эффективность и безопасность электрической дефибрилляции желудочков сердца импульсами монополярной и различными видами биполярной форм; на
основании полученных результатов предложить новые методы ее оптимизации.
Результаты и обсуждение
1. Экспериментальные исследования.
Исследование сравнительной эффективности МП и БП импульсов тока при проведении наружной дефибрилляции желудочков сердца у беспородных наркотизированных собак (промедол 8 мг/кг и нембутал 8—10 мг/кг с последующим в/в введением 1—3 мг/кг/ч) с различной массой тела (длительность эпизодов ФЖ 30 с).
Результаты проведенного исследования выявили для обеих форм импульса высокую силу линейной связи между массой тела (7—39 кг) и пороговыми значениями дефибриллирующего тока (ПДТ) (г=0,85; р. Исследование связи между ПДТ и СГК у животных с большой массой тела выявило обратную нелинейную корреляцию (гу=-0,65; р
Следующая задача заключалась в определении минимальных значений амплитуды 2-й фазы БП импульса, за пределами которых эффективность ЭДФ уменьшалась. Результаты исследования показали, что с уменьшением амплитуды 2-й фазы с 60—50% до 42—36% эффективность БП синусоидального импульса, по критерию ПДТ, снижается. Так, БП импульс с амплитудой тока 2-й фазы 50—60% во всех без исключения опытах был эффективней МП импульса: ПДТ у МП импульса был больше, чем у БП в среднем на 55% (р при использовании в клинике трапецеидальных МП и БП импульсов с амплитудой 2-й фазы около 40%. Из полученных нами данных следует, что нижняя граница оптимальной амплитуды 2-й фазы БП квазисинусоидального импульса составляет
может опосредованно влиять и на величину ПДТ. Результаты исследования подтвердили наше предположение, а именно: с увеличением СГК от 42 до 104 Ом уменьшалась величина ПДТ у обоих импульсов, особенно при коррекции на единицу массы тела. При этом длительность МП импульса возрастала примерно в 2 раза, что соответствовало оптимальной величине «полезного времени» раздражения сердца. В то же время длительность БП импульса, оставаясь в пределах «полезного времени», характеризовалась уменьшением амплитуды 2-й фазы с 57 до 50% (р
Исследование влияния антиаритмических препаратов I и III классов (пиромекаин, новокаинамид и амиода-рон) на эффективность наружной дефибрилляции желудочков сердца собак (длительность эпизодов ФЖ 30 с).
Результаты исследования влияния пиромекаина (аналог лидокаина) в нарастающих дозах на ПДТ импульсов МП и БП форм представляют особый интерес. Так, если первая доза (1 мг/кг) приводила примерно к равному и незначительному увеличению ПДТ у МП и БП импульсов соответственно на 0,5 и 0,8 А (различие 0,3 А), то уже после введения 2-й дозы пиромекаина (+2 мг/кг) это различие составило 1,5 А. Максимальное различие в приросте порогового тока у БП и МП импульсов было зарегистрировано после введения последней дозы препарата (6 мг/кг) соответственно 3,3 и 7,8 А. Таким образом, после в/в введения нарастающих доз пиромекаина (2—6 мг/кг) прирост пороговых значений ПДТ для БП синусоидального импульса оказался в 2,5 раза меньше, чем прирост тока у МП импульса. Следует отметить, что после введения максимальной дозы пиромекаина (суммарная доза за 6 ч 16 мг/кг) 2 из 8 собак, не смотря на проведение СЛР, погибли. В обоих случаях после дефибрилляции развивались быстро прогрессирующие нарушения ритма и проводимости вплоть до ФЖ/ЖТ и необратимой асистолии. Следует выделить важную особенность динамики ЧСС у 2-х погибших собак: в отличие от остальных 6 животных, на протяжении всего периода наблюдения регистрировали высокую ЧСС (200—125 в мин) . Согласно данным , лидокаин и пиромекаин начинают блокировать Na-каналы мембран кардиомиоцитов только после достижения определенной достаточно высокой ЧСС . Вероятно, этот механизм явился одной из главных причин, которые привели к тяжелым нарушениям электрической стабильности сердца и гибели 2 животных.
Учитывая результаты экспериментального исследования, мы провели сравнительный анализ эффективности дефибрилляции желудочков БП импульсом у больных (n=11), получавших до развития вторичной ФЖ1 лидокаин, с эффективностью у пациентов, которым препарат не вводили (n=17). Результаты анализа данных не выявили существенного влияния лидокаина,
вводимого в рекомендуемых дозах, на успех дефибрилляции низкоэнергетическими (115 Дж) разрядами БП формы: 9/11 — 82% и 15/17 — 88% соответственно. Вместе с тем, у одного больного с часто рецидивирующей ФЖ на фоне инфузии препарата (в течение 4,5 ч) было зарегистрировано резкое увеличение дозы эффективной энергии: с 50 до 195 Дж.
Исследование влияния новокаинамида на эффективность БП импульса показало, что терапевтические дозы препарата (10-20 мг/кг) практически не изменяли ПДТ у 7 из 8 животных. Только у одной из 8 собак, у которой отмечалось значительное снижение среднего артериального давления (АДср) (на 20 мм рт. ст.), величина ПДТ увеличивалась на 23% с быстрым восстановлением до исходных значений. Во 2-й части исследования животным вводили большие дозы ново-каинамида (32—60 мг/кг), которые приводили к снижению АДср в среднем на 20 мм рт. ст. у 7 из 8 собак. У этих же 7 собак в течение первых 30 мин наблюдения отмечалось увеличение ПДТ на 21% ^=0,05) с постепенным снижением до значений, близких к исходным. Таким образом, увеличение ПДТ после введения ново-каинамида было зарегистрировано только в тех опытах, в которых ЭДФ предшествовало существенное снижение АДср, и, наоборот, даже в случае, когда, несмотря на введение большой дозы препарата (50 мг/кг), АДср изменялось незначительно, ПДТ не возрастал. По-видимому, определенную роль в механизме увеличения ПДТ могла играть и нейрогуморальная реакция на острое снижение АД .
Исследование влияния амиодарона на эффективность наружной дефибрилляции желудочков сердца импульсами МП и БП форм показало, что препарат в дозе 3,5—5,0 мг/кг приводил к снижению АДср (с 118±6 до 67±3 мм рт. ст.) и увеличению у БП импульса ПДТ в среднем на 12% ^
1 Вторичная ФЖ — фибрилляция, развивающаяся у больных с признаками и симптомами выраженной острой и хронической СН, первичная ФЖ — фибрилляция, развивающаяся у больных без СН или с ее минимальными проявлениями; вторичная ФЖ после ее устранения чаще рецидивирует.
чительному суммарному увеличению эффективного тока и, как следствие, нарушению функции сердца .
Какие факторы могут повлиять на результаты порогового тестирования дефибриллятора
Имплантируемые кардиовертеры-дефибрилляторы (ИКД) с эндокардиальными электродами. Подкожные ИКД. Носимые кардиовертеры-дефибрилляторы (НКД)
Имплантируемый кардиовертер-дефибриллятор (ИКД) — устройство, предназначенное для прерывания жизнеугрожающих аритмий с целью предотвращения внезапной сердечной смерти. Результаты ряда исследований показали, что ИКД, достоверно снижают показатель общей смертности среди кардиологических пациентов с высоким риском развития внезапной сердечной смерти.
Под внезапной сердечной смертью (ВСС) (англ. — sudden cardiac death) понимают естественную смерть вследствие сердечной патологии, которой предшествовала внезапная потеря сознания в течение часа после возникновения острой симптоматики, когда о предшествующем заболевании сердца может быть известно, но наступление смерти является неожиданным. Если смерть произошла без свидетелей, о внезапной смерти говорят в том случае, если погибший находился в хорошем состоянии за 24 ч до смерти. Понятие «внезапная сердечная смерть», основано на специфическом механизме смерти, а не на специфической причине. В подавляющем большинстве случаев, механизмом остановки кровообращения являются нарушения сердечного ритма. Внезапная сердечная смерть является необратимым исходом заболевания сердца. Ключевые понятия, занимающие центральное место в определении,— это нетравматическая природа события и тот факт, что внезапная смерть неожиданна и незамедлительна. Для того чтобы ограничить внезапную смерть сердечными заболеваниями, которые и являются причинами данного исхода, слово «сердечный» было добавлено в состав термина «внезапная сердечная смерть».
Внезапная остановка кровообращения (ВОК) (англ. — sudden cardiac arrest) проявляется внезапной потерей сознания, остановкой дыхания, отсутствием сердечной деятельности и артериального давления. Является обратимым состоянием. Смертельный исход в результате внезапной остановки кровообращения будет отнесен к случаям внезапной сердечной смерти, если в качестве причины, рассматривается кардиальная причина смерти. С клинической точки зрения внезапная остановка кровообращения рассматривается как первичная и вторичная. Вторичной, называют внезапную остановку кровообращения или ВСС, в случае если пациент перенес ранее внезапную остановку кровообращения и был реанимирован, либо имел эпизод жизнеугрожающей аритмии, сопровождавшийся коллапсом. К первичным, относят случаи внезапной остановки кровообращения, когда подобных явлений ранее не наблюдалось.











