Питание при аритмии сердца. Ешьте с умом: продукты действительно могут помочь
- Питание при аритмии сердца. Ешьте с умом: продукты действительно могут помочь
- Диета для сердечников и гипертоников. Диета №10 – при заболеваниях сердечно-сосудистой системы
- Как я победил аритмию. Какие сбои в сердечном ритме могут возникнуть ночью и утром?
- Быстрое средство от аритмии. Лечение синусовой тахикардии
- Что нельзя делать при аритмии сердца. Что вызывает мерцательную аритмию?
- Диета для сердца меню. Питание при заболевании сердечно-сосудистой системы
- Что нельзя кушать при аритмии. Изменения в организме и принципы диеты
- Физические нагрузки при аритмии сердца. Как сердце работает в норме?
- Можно ли пить корвалол',', при аритмии сердца. Первичная диагностика нарушений сердечного ритма
Питание при аритмии сердца. Ешьте с умом: продукты действительно могут помочь

Диета, насыщенная фруктами, овощами, цельнозерновыми продуктами и нежирным белком, всегда является хорошей идеей. А особенно при болезнях сердечно-сосудистой системы. Кроме того, доказано, что ожирение и сахарный диабет 2 типа способны спровоцировать мерцательную аритмию и утяжелять ее симптоматику.
Вот несколько советов по диете для людей с мерцательной аритмией:
- Перейдите на более здоровую диету с низким содержанием соли и жиров. Избегайте насыщенных жиров, транс-жиров и соли, чтобы контролировать кровяное давление и уровень холестерина (он также связан с болезнями сердца). Это также защитит кровеносные сосуды.
- Ограничьте кофеин. Следите за тем, сколько в суточном рационе газированных напитков, кофе, чая, энергетиков и шоколада. Хотя кофеин в этих напитках и продуктах присутствует в разных количествах, но он может заставить сердце биться быстрее. Особенно это важно при генетически повышенной чувствительности к кофеину. Так что, если вы плохо засыпаете после одной чашки кофе в день, исключите остальные кофеин-содержащие продукты.
- Сократите употребление алкоголя. Бокал или два могут не нанести вреда (при условии, что ваш врач это разрешил: формы мерцательной аритмии и ее течение весьма варьируются). Но большие количества спиртного могут спровоцировать приступы фибрилляции предсердий. Кроме того, если вы принимаете препараты для разжижения крови, алкоголь может стать причиной внутреннего кровотечения.
- Следите за количеством витамина К. Люди, которые принимают препараты для разжижения крови (например, варфарин), должны быть осторожны в употреблении продуктов с высоким содержанием витамина К, таких как брокколи, шпинат или салат. Почему?
Диета для сердечников и гипертоников. Диета №10 – при заболеваниях сердечно-сосудистой системы
Врачи уверены, что специальная диета позволяет улучшить кровообращение и справиться с первыми признаками болезней сердца.
Сердце — единственная мышца в организме, которая работает непрерывно и перекачивает кровь, снабжающуюу питательными веществами и кислородом весь организм. Насколько оно будет эффективно работать, зависит еще и от того, что мы едим. Врачи уверены, что разработанная давным-давно система питания под названием «диета №10» позволяет улучшить кровообращение и справиться с первыми признаками болезней сердца.
основные принципы питания при сердечно-сосудистых заболеваниях:
1. исключите из рациона продукты, возбуждающие нервную систему . во-первых, это: коктейли, энергетические напитки и даже всевозможные колы. они увеличивают частоту сердечных сокращений, дополнительно нагружая сердечную мышцу. к таким же возбуждающим продуктам врачи относят крепкий чай, наваристые бульоны и блюда, содержащие большое количество специй. 2. сократите потребление животного жира . жирная еда животного происхождения - мясные консервы, свинина, жирная птица, все виды субпродуктов, колбасы, копчености и сало - богата вредным, который откладывается в сосудах в виде бляшек. они могут нарушать кровоток, в том числе и в сосудах, питающих само сердце. зато в меню остается место для нежирной телятины, кролика, курицы и индейки. отваривайте, готовьте на пару или запекайте — подойдет любой способ приготовления, исключающий добавление дополнительного жира. 3. сократите количество соли в рационе . это уменьшит количество жидкости, которая задерживается в организме и снизит нагрузку на сердце, вынужденное перекачивать увеличенный объем крови., в частности, развивается в том числе и из-за задержки жидкости. старайтесь отказаться от солений и маринадов, не покупать готовые соусы, копчености и колбасы. по этой же причине лучше отказаться от фаст-фуда, закусок и полуфабрикатов, в которых нередко повышено содержание соли. 4. добавьте в рацион жирные кислоты омега-3 . эти полезные вещества помогают снижать уровень холестерина в организме, препятствуют процессу тромбообразования и понижать давление. больше всего омега—3 в растительных маслах и рыбьем жире. специалисты рекомендуют выбирать не слишком жирные сорта рыбы и морепродукты. лучше всего их отваривать, но можно и обжаривать без жира. а вот соленая, копченая и консервированная рыба для сердца вредна — за счет избыточного содержания соли. 5. питайтесь дробно . при заболеваниях сердца переполненный желудок и вздутие живота приводят к раздражению вегетативных нервов, отвечающих за работу сердца. а это, в свою очередь, к перебоям в его работе. врачи считают, чтов течение дня переварятся легко и не создадут дополнительной нагрузки на нервную, а, значит, и сердечно-сосудистую систему.Как я победил аритмию. Какие сбои в сердечном ритме могут возникнуть ночью и утром?
Когда врач говорит о ночной или утренней аритмии, он подразумевает множество нарушений, влияющих на частоту и силу сердечных сокращений. Перебои в работе сердечной мышцы подразделяются в зависимости от симптоматики и характеристик на следующие виды:
- Синусовые. Эта нарушение характеризуется тем, что сокращения происходят на протяжении всего периода времени неоднородно. Связано это с проблемами дыхательной функции человека. Чаще всего синосувые аритмии встречаются у детей и не требуют какого-либо медикаментозного лечения.
- Синусовые тахикардии. Ритм увеличивается до 90 и более сокращений в минуту. Появляются такие отклонения под воздействием длительного стресса или из-за серьёзной физической нагрузки.
- Мерцающие. Считаются одними из наиболее опасных нарушений сердечного ритма. Главная проблема заключается в том, что носитель такого заболевания может не знать о нём. Он будет ощущать непонятные колики в области гpyдины, иногда может появляться одышка. При этом заболевании сокращение сердечных мышц происходит быстрее, чем скорость прослушивания пульса. Чаще всего мерцающие аритмии свидетельствуют о проблемах в работе щитовидной железы.
- Синусовые брадикардии. Здесь наоборот частота сокращений сердечной мышцы падает до 55 ударов в минуту. Основная причина появления отклонения заключается в неправильной работе щитовидной железы. В некоторых случаях брадикардия свидетельствует о первой или второй стадии инфаркта.
- Сердечная блокада. Встречается очень редко. У человека пульс на определённое время замирает или полностью исчезает. Опасность этого состояния заключается в том, что работа сердечной мышцы тоже прекращается и человек может умереть. Именно сердечные блокады становятся причиной летального исхода во время сна.
Быстрое средство от аритмии. Лечение синусовой тахикардии
Для синусовой тахикардии сердца характерны следующие проявления:
- пульс в состоянии покоя превышает 90 ударов в минуту;
- дискомфорт в области сердца;
- чувство усталости и измождённости;
- ВСД (признаки дистонии — слабость, рассеянность, нервозность, потливость и тремор рук, озноб в жару и т.д.).
Характерная особенность синусовой тахикардии — относительно здоровое сердце пациента. Редко могут встречаться такие заболевания, как аритмия и гипертония , но основная причина синусовой формы тахикардии — это разбалансировка связи пучка сердечных мышц с вегетативной нервной системой. Возникает подобная патология на фоне стресса, невроза и депрессии. Состояние типично для подростков и женщин с выраженной вегето-сосудистой дистонией (ВСД).
Тахикардия синусового типа не наступает внезапно, но продолжается длительное время, изматывая больного и вызывая чувство страха за своё здоровье. Обычно является спутником невроза и депрессии.
При лечении синусовой тахикардии помогают препараты бета-адреноблокаторы. Они препятствуют воздействию гормона норадреналина, который провоцирует учащённость и интенсивность сердечных сокращений, уменьшая тем самым потребность миокарда в кислороде. Лечение тахикардии сердца подразумевает следующие препараты:
- Анаприлин — аптечный препарат с активно действующим компонентом пропранололом. Он уменьшает амплитуду сердечных сокращений. Миокард меньше сокращается, поэтому уменьшается потребность в кислороде. Применяется 3-4 раза в сутки. Препарат кладётся под язык за 15 минут до еды, начинает действовать через 5 минут. Наибольшая активность наступает спустя 1,5 часа.
- Атенолол или бетакард, имеет в составе компонент атенолол, являющийся избирательным адреноблокатором. Угнетает возбудимость сердечной мышцы, стабилизирует ритм сердца, уменьшает амплитуду сердечных сокращений. Помогает восстанавливать сердечный ритм, успокаивает нервную систему. Принимается по 1-2 таблетки 3 раза в день перед едой с небольшим количеством воды.
- Верапамил — блокатор кальциевых каналов, снижает тонус периферических артерий. Блокирует поступление в клетку кальция, который трансформирует энергию АТФ в механическую энергию. Миокард меньше сокращается и требует меньшее количество кислорода. Применяется при приступе тахикардии по 2-3 таблетки, в профилактических целях – по 1 таблетке 3 раза в день.
- Аритмил содержит амиодарон, альфа- и бета-адреноблокатор. Снимает тонус коронарных сосудов, успокаивает парасимпатическую нервную систему. Вызывает замедление сердечного ритма, снижает артериальное давление за счёт уменьшения сосудистого тонуса.
- Обзидан — неизбирательный бета-адреноблокатор. Снимает напряжение при стенокардии, уменьшает давление, снижает сократимость миокарда, понижает частоту сердечного ритма.
Что нельзя делать при аритмии сердца. Что вызывает мерцательную аритмию?
В подавляющем большинстве случаев мерцательная аритмия возникает в результате органического поражения миокарда. К заболеваниям такого типа относятся в первую очередь пороки сердца. В результате стеноза или недостаточности клапанов с течением времени у больного формируется кардиомиопатия – изменение структуры и морфологии миокарда. Кардиомиопатия приводит к тому, что часть нормальных мышечных волокон в сердце замещается гипертрофированными (утолщенными) волокнами, которые теряют способность нормально проводить импульсы. Участки гипертрофированной ткани являются патологическими очагами импульсации в предсердиях, если речь идет о стенозе и/или недостаточности митрального и трикуспидального клапанов.
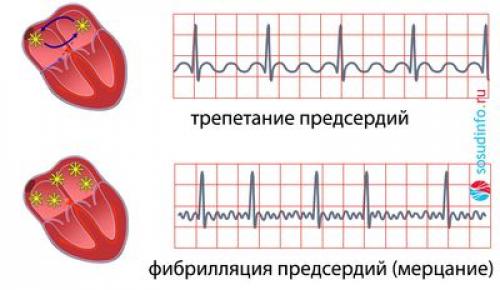
органические поражения сердца – основная причина мерцательной аритмии
Следующим заболеванием, занимающим второе место по частоте развития мерцательной аритмии, является ишемическая болезнь сердца , включающая в том числе острый и перенесенный инфаркты миокарда. Путь развития аритмии аналогичный порокам, только участки нормальной мышечной ткани замещаются не гипертрофированными, а некротизированными волокнами.
Также значимой причиной аритмии является кардиосклероз – разрастание соединительной (рубцовой) ткани вместо обычных мышечных клеток. Кардиосклероз может сформироваться в течение нескольких месяцев или лет после инфарктов или миокардитов (воспалительных изменений сердечной ткани вирусной или бактериальной природы). Часто мерцательная аритмия встречается в остром периоде инфаркта миокарда или при остром миокардите.
У части пациентов мерцательная аритмия возникает при отсутствии органического поражения сердца вследствие заболеваний эндокринной системы. Наиболее частой причиной в этом случае являются заболевания щитовидной железы, сопровождающиеся повышенным выбросом в кровь ее гормонов. Такое состояние называется гипертиреоз, встречающееся при узловом или аутоиммунном зобе. Кроме этого, постоянное стимулирующее влияние гормонов щитовидной железы на сердце приводит к формированию дисгормональной кардиомиопатии, которая сама по себе способна привести к нарушению проводимости по предсердиям.
Кроме основных причин, можно выделить факторы риска, увеличивающие вероятность развития мерцательной аритмии у конкретного пациента. К ним относятся возраст старше 50 лет, женский пол, ожирение, гипертония, эндокринная патология, в том числе сахарный диабет, заболевания сердца в анамнезе.
К факторам, провоцирующим возникновение пароксизма мерцания предсердий у лиц с уже имеющейся аритмией в анамнезе, относятся состояния, вызывающие изменения вегетативной регуляции сердечной деятельности.
Например, при преимущественном влиянии блуждающего нерва (вагусные, парасимпатические воздействия) приступ аритмии может начаться после обильного приема пищи, при поворотах тела, в ночные часы или во время дневного отдыха и т. д. При влиянии симпатических нервов на сердце возникновение или ухудшение течения аритмии возникает в результате стресса, испуга, сильных эмоций или физической нагрузки – то есть всех тех состояний, которые сопровождаются повышенной секрецией в кровь адреналина и норадреналина.
Диета для сердца меню. Питание при заболевании сердечно-сосудистой системы
Диденко Владимир Андреевич
Статью проверил доктор медицинских наук
Диденко Владимир Андреевич

ЭффективностьССЗ в немалой степени зависит от образа жизни пациента и от того, насколько дисциплинированно он следует принципам рационального и здорового питания.
Диета при заболеваниях сердечно-сосудистой системы
Питание при заболевании сердечно-сосудистой системы предполагает соблюдение пациентом№ 10, направленной на оптимизацию работы сосудов и сердца, борьбу с лишним весом и улучшение общего состояния организма больного. Рассмотрим пять основных принципов данной диеты:
- Максимальное исключение из повседневного меню компонентов, оказывающих возбуждающее воздействие на нервную систему (алкоголя, кофеиносодержащих и энергетических напитков, крепкого чая, пряных и острых блюд, и т.д.)
- Предельное сокращение потребления животных жиров, субпродуктов, копченостей, консервированной, жирной и жареной пищи.
- Жесткое ограничение потребления соли, способствующей задержке жидкости в организме – и, как следствие, существенному повышению нагрузки на сердечно-сосудистую систему.
- Обогащение рациона продуктами, насыщенными Омега-3 кислотами (рыбий жир, морская рыба, морепродукты и пр.), отвечающими за нормализацию давления и количества холестерина в крови, а также препятствующими тромбообразованию.
- Организация дробного питания (5-6 раз в день, умеренными порциями), обеспечивающего минимизацию нагрузки на организм, в том числе – на сосуды и сердце.
Продукты при сердечно-сосудистых заболеваниях
Рацион для пациентов ссердечно-сосудистой системы рекомендуется формировать на основе следующих компонентов:
- пшеничный хлеб, отруби, белые и черные сухарики, макароны;
- несоленые вегетарианские или молочные супы;
- мясо постных сортов, отварное или приготовленное на пару;
- морепродукты и нежирные сорта рыбы, в отварном или запеченном виде;
- крупяные каши;
- свежие, отварные и запеченные овощи (картофель и капуста – в умеренном количестве);
- нежирные кисломолочные продукты;
- яйца (вареные или в виде парового омлета) – до 2 штук в день;
- зелень, фрукты и сухофрукты;
- растительное и сливочное масло (ограниченно);
- компоты, свежие соки, зеленый или некрепкий черный чай, морсы и кисели
Соленая, острая, жареная и жирная пища, фаст-фуд, насыщенные холестерином продукты при сердечно-сосудистых заболеваниях противопоказаны. Кроме обозначенных компонентов питания, больному следует отказаться от потребления лука, чеснока, редиса, щавеля, мясных супов, блюд из грибов и бобовых, а также от газированной воды, сдобы и шоколада.
Питание при заболевании сердечно-сосудистой системы: примерное дневное меню
Диета при заболеваниях сердечно-сосудистой системы , ввиду достаточного разнообразия разрешенных продуктов, позволяет сделать дневное меню пациента не только полезным, но и многообразным. Питание больного в течение дня может выглядеть таким образом:
1-й завтрак: пшеничный хлеб, салат из отварной курицы и овощей, гречневая каша на молоке, компот из сухофруктов.
2-й завтрак: запеченные яблоки.
Обед: ржаной хлеб, овощной суп с зеленью, паровые куриные тефтели, овощное рагу, фруктово-ягодный кисель.
Полдник: творожная запеканка, фруктовый сок.
Ужин: творог со сметаной, морковь тушеная с черносливом, чай с молоком.
На ночь (за 1-2 часа до сна): стакан ряженки или кефира.
Что нельзя кушать при аритмии. Изменения в организме и принципы диеты
Атеросклероз и гипертоническая болезнь - основные причины инфарктов, инсультов. Какие же изменения происходят с организмом при развитии сердечно-сосудистых заболеваний?
Повышенное давление «изнашивает» стенки сосудов. Они становятся более плотными. Возникают аневризмы (расширения просвета), стенка в этих местах истончается и может легко «рвануть» при колебании артериального давления.
Процесс образования атеросклеротических бляшек на стенках сосудов начинается уже в младенчестве, но их размер и стабильность зависят от возраста, образа жизни, наследственных особенностей. Тренд на негативное отношение к холестерину уже отходит в прошлое, но стереотип, что «лучше без него» все еще жив. Эндокринологи говорят, что около 85% циркулирующего в крови холестерина синтезируется в организме клетками печени и лишь около 15-20% поступает извне.
Жиры – это не только «наполнитель» холестериновых бляшек, но и материал для построения всех клеточных мембран, гормонов. Это витамины и естественная защита внутренних органов от смещения (амортизация), а самого человека – от переохлаждения. Значит, полный отказ от животной пищи может не улучшить, а ухудшить состояние здоровья. Но что можно изменить? Можно повлиять на количество и состав жиров, поступающих в организм.
Говоря о повреждении стенок сосудов при гипертонической болезни, атеросклерозе, надо вспомнить о белках коллагене и эластине. Они отвечают за их упругость и эластичность, гладкость внутреннего слоя стенки сосудов. Развитие атеросклероза приводит к тому, что стенки сосудов становятся более жесткими, поток крови уменьшается, сердцу «приходится» прикладывать больше усилий, чтобы протолкнуть необходимый объем. Ухудшается кровоснабжение, растет нагрузка на сердце. Процесс восстановления сосудистой стенки связан не только с достаточным количеством белков в пище, но и с наличием аскорбиновой кислоты, принимающей участие в синтезе своих структур организма.
Углеводы нужны организму, в первую очередь, как быстрый способ восполнения энергии. Но избыточное количество сахаров никуда не «уходит»: они становятся материалом для жиров. Вес человека растет, вместе с ним увеличивается нагрузка на сердце.
Согласно последним рекомендациям ВОЗ, количество поваренной соли (или хлорида натрия), которое человек получает в сутки, не должно превышать 5 г. Большее количество приводит к отекам, повышению нагрузки на сердце. К сожалению, люди привыкли считать солью лишь содержимое солонки. Они забывают, что хлорид натрия может с легкостью «спрятаться» в майонезе, кетчупе, куске колбасы или даже в творожном сыре.
Перечислив изменения, которые происходят в тканях, можно сказать, что диета для сердца и сосудов должна отвечать следующим требованиям:
Снабжать организм всеми питательными веществами.
Не выходить за пределы рекомендованной суточной калорийности.
Предотвращать задержки жидкости (отеков).
Содержать минимальное количество «вредных» жиров.
Обеспечивать организм достаточным количеством белка.
Витаминотерапия, прием минералов и микроэлементов оправданы лишь в тех случаях, если рацион не обеспечивает поступление их с пищей в достаточном количестве.
Отдельного внимания заслуживают калий и магний: эти ионы благотворно влияют на сердце, «успокаивают» нервную систему. Это означает, что нужно позаботиться о включении продуктов, богатых ими, в свой рацион.
Физические нагрузки при аритмии сердца. Как сердце работает в норме?
 Орган представляет большую мышцу, которая постоянно сокращается. Даже 5-6 минутная остановка в его работе приводит к необратимым изменениям в жизни всего организма. Кардиологи и специалисты спортивной медицины рекомендуют обращать внимание на чистоту сердечных сокращение (ЧСС) или пульс при физических упражнениях. Если ЧСС превышает норму, то нагрузка считается чрезмерной, если меньше нормы, то недостаточной. Существуют также физиологические особенности организма, которые могут влиять на изменение ЧСС.
Орган представляет большую мышцу, которая постоянно сокращается. Даже 5-6 минутная остановка в его работе приводит к необратимым изменениям в жизни всего организма. Кардиологи и специалисты спортивной медицины рекомендуют обращать внимание на чистоту сердечных сокращение (ЧСС) или пульс при физических упражнениях. Если ЧСС превышает норму, то нагрузка считается чрезмерной, если меньше нормы, то недостаточной. Существуют также физиологические особенности организма, которые могут влиять на изменение ЧСС.
По формуле Хаскеля-Фокса можно рассчитать норму ЧСС при физической нагрузке: 220 минус количество полных лет. Важно помнить, что правильность работы сердечной мышцы и норма ЧСС будет меняться от разных видов нагрузок и от тренированности организма. В этом случае вам сможет помочь только специалист — врач кардиолог.
Существует 2 типа нагрузки: объемом и сопротивлением.
При первом типе нагрузки за счёт увеличения потока крови сердце растягивается. Под воздействием регулярных кардиотренировках растяжение сохраняется, оно увеличивается в объёме. Ударный и минутный объемы крови становятся больше, за одно сокращение происходит больший выброс крови и снижается ЧСС. Поэтому у спортсменов пульс в норме ниже, чем у людей без активного образа жизни.
При втором типе нагрузка происходит накачивание крови через усилие. У людей без частых физических нагрузок на высоком пульсе ( от 180 и выше ) сердечной мышце приходится работать через сопротивление, ее камеры не успевают вытолкнуть кровь и заполниться, сокращаясь слишком часто.
Так же у людей с избыточной массой тела сердцу приходится прокачивать кровь через избыточный жир. При этом происходит его увеличение за счёт гипертрофии ( утолщение волокон сердечной мышцы ), объёмы полостей не меняются.
Источник: https://sovremennayamama.ru/novosti/chto-nelzya-delat-pri-aritmii-serdca-ne-norma
Можно ли пить корвалол',', при аритмии сердца. Первичная диагностика нарушений сердечного ритма

Суть этого нарушения сердечного ритма – совершенно нерегулярные сердечные сокращения, которые можно самостоятельно выявить при первичной диагностике. Во время приступа мерцательной аритмии пульс обычно диагностируется частый (в среднем более 100 в минуту) и неритмичный. Это можно определить, нащупывая пульсовые волны на запястье, или измеряя артериальное давление с помощью механического или полуавтоматического тонометра.
При измерении давления тонометром-автоматом большинство аппаратов выдает сообщение об ошибке измерения или высвечивает на дисплее значок аритмии. Однако это не значит, что возникла именно фибрилляция предсердий; автоматические тонометры так реагируют на любое нарушение ритма, мешающее правильному измерению давления.
Некоторые пациенты не чувствуют, что у них развился приступ учащенного нерегулярного сердцебиения. Если нормальный ритм сердца не восстановился, через несколько дней у таких больных появляются симптомы и характерные признаки сердечной недостаточности:
- одышка в положении лежа, невозможность нормально заснуть, чувство духоты; пациент выходит на улицу или балкон, садится, в этом положении ему становится легче;
- слабость, головокружение;
- отечность стоп и голеней, внезапная «теснота» обуви, появление на коже отпечатков резинок от носков.
При подобных симптомах необходимо вызывать «Скорую помощь» или врача на дом. Прибывшая бригада скорой помощи зарегистрирует ЭКГ, на которой и будут видны характерные признаки мерцательной аритмии (фибрилляции предсердий).











