Раннее выявление онкологических заболеваний. Диагностика рака на ранней стадии
- Раннее выявление онкологических заболеваний. Диагностика рака на ранней стадии
- Какое исследование можно провести с целью раннего скрининга рака шейки матки. Автор статьи
- Скрининг онкологических заболеваний, как проводится. Скрининг — информативный и регулярный
- Онкологический скрининг для женщин. Разновидности рака у женщин
- Скрининг рака легкого: преимущества, недостатки и новые рекомендации
Раннее выявление онкологических заболеваний. Диагностика рака на ранней стадии
Ранняя диагностика рака критически важна для каждого человека, поскольку в этом случае значительно повышается шанс на удачное лечение. Например, пятилетняя выживаемость на ранних стадиях сквамозно-клеточной карциномы составляет более 90% при условии своевременной диагностики и адекватной терапии. Исходы у пациентов с поздними стадиями этого рака значительно хуже — при наличии метастазов в лимфоузлы пятилетняя выживаемость составляет всего 25–45%. При Т-клеточной лимфоме разница в исходах еще более значительная: на ранних этапах десятилетняя выживаемость достигает 97–98%, тогда как на поздних этапах — всего 20%.
Специалисты Американского онкологического общества провели многолетние наблюдения за исходами терапии пациентов с меланомой — одного из самых злокачественных раков кожи. Было установлено, что прогноз успешного лечения значительно возрастает при выявлении меланомы на ранних стадиях:
- Локализованная опухоль, которая не выходит за пределы кожи — 98%
- Региональное распространение с прорастанием в близлежащие лимфоузлы — 64%
- Отдаленные метастазы в легких, печени и других органах — 23%
Подобные цифры можно найти для любых типов злокачественных опухолей. Например, пятилетняя выживаемость пациентов с раком желудка при ранней диагностике значительно увеличивается:
- Локализованная опухоль, которая не выходит за пределы слизистой желудка — 68%
- Региональное распространение с прорастанием в близлежащие лимфоузлы — 31%
- Отдаленные метастазы в печени и других органах — 5%
Все это говорит о невероятной важности своевременной диагностики рака, поскольку только в этом случае можно гарантировать высокую вероятность успешного лечения и благоприятного исхода. Каждому человеку следует не только регулярно проходить общее обследование организма на рак, но и самостоятельно обращать внимание на первые признаки онкологических заболеваний. Ведь зачастую организм сигнализирует о проблемах — надо лишь внимательно к нему прислушаться.
Какое исследование можно провести с целью раннего скрининга рака шейки матки. Автор статьи
Согласно мировой статистике, рак шейки матки является частой причиной смерти женщин от онкологических заболеваний. В России по данным за 2018 год этот вид онкологии был на 2-м месте по заболеваемости среди женщин 30–59 лет. Последние 30 лет многие развитые страны для снижения этого показателя используют государственные программы скринингового обследования.
Скрининг — это комплекс методов, помогающих выявить заболевание до появления симптомов. Рак, диагностируемый на ранней стадии, легче поддается лечению. Важно понимать, что скрининг — не тест на рак, это тест, чтобы выявить бессимптомный рак или предрак.
Частота проведения скрининга
Женщинам в возрасте от 21 до 29 лет рекомендуется сдавать мазок для цитологического анализа каждые 3 года. При этом не рекомендуется проходить тест на ВПЧ, потому что ВПЧ настолько распространен у женщин в этом возрасте, что тестирование бесполезно. Но тестирование на ВПЧ может быть проведено в этой возрастной группе после обнаружения аномалии в цитологии.
Женщинам в возрасте от 30 до 65 лет рекомендуется проводить цитологический анализ и тест на ВПЧ каждые 5 лет.
Женщинам старше 65 лет не нужно проходить скрининг, если последние результаты были в норме или если шейка матки удалена.
Цитологические исследования
В России при проведении диагностики на определение патологии шейки матки в большинстве случаев используется традиционный цитологический метод — Пап-тест. С поверхности шейки матки мягкой щеточкой берут образец клеток. Клетки помещают на предметное стекло и рассматривают под микроскопом, чтобы определить наличие или отсутствие аномалий. Также сейчас можно использовать жидкостную цитологию. Главное отличие этого метода в том, что клетки помещают в специальный раствор перед тем, как перенести на предметное стекло.
Тест на ВПЧ
ВПЧ — это сокращение от «вирус папилломы человека». Некоторые из типов этого вируса вызывают бородавки или папилломы, которые не являются раковыми опухолями. Но некоторые известны тем, что приводят к раку. В том числе к раку шейки матки, который в большинстве случаев вызван ВПЧ .
Тест на ВПЧ отличается от цитологического исследования тем, что проверяется наличие вируса, а не клеточных изменений. Берется мазок из шейки матки, и ДНК или РНК клеток проверяется на наличие определенных типов вирусной ДНК. Чтобы выяснить, есть ли вирус, связанный с развитием рака шейки матки.
Скрининг с помощью и цитологического теста, и теста на ВПЧ
Часто проводится только цитологическое исследование, и в случае, если аномальные клетки были обнаружены, берут мазок для теста на ВПЧ. Но оба теста могут быть выполнены сразу с использованием одного образца клеток. Двойной тест более чувствителен к выявлению аномалий шейки матки по сравнению с одним цитологическим анализом. Но его чаще используют для скрининга только после 30 лет. До этого возраста ВПЧ часто исчезает из организма в течение года и не приводит к онкологии.
Риски скрининга рака шейки матки
Результаты цитологического теста и теста на ВПЧ могут быть как ложноотрицательными, так и ложноположительными. При ложноотрицательных результатах есть риск того, что женщина будет откладывать визит к врачу, даже если у нее появляются симптомы РШМ. Также тесты могут показывать положительный результат, когда рака нет. Это может быть связано с наличием аномальных клеток, которые никогда не становятся раковыми.
Скрининг онкологических заболеваний, как проводится. Скрининг — информативный и регулярный
Между тем рак может начать свой разрушительный путь по организму безо всяких настораживающих внешних проявлений. Поэтому важно придерживаться рекомендаций врачей в отношении регулярных обследований. Не стоит ограничиваться профосмотрами по месту работы — они зачастую ориентированы только на выявление профессиональных заболеваний: ухудшения зрения или слуха, патологий нервной системы или, например, радикулита, спровоцированного неправильной организацией труда.
Не всем известно, что в соответствии с законом, принятым в 2013 году, каждый взрослый человек в нашей стране имеет право на бесплатную диспансеризацию в поликлинике по месту жительства раз в три года. Программа такого «чек-апа» будет зависеть от вашего пола и возраста, но туда обязательно войдут анализы крови и мочи, осмотр гинеколога (для женщин) и флюрорография — снимок органов грудной клетки.
Если при общем медосмотре врач выявит какие-либо подозрительные симптомы — диагностика будет дополнена более специфическими видами обследований. Людям старшего возраста проведут дополнительные процедуры, направленные на выявление рака толстого кишечника, предстательной железы (у мужчин) и молочных желез (у женщин). Главное — все это совершенно бесплатно при наличии полиса ОМС!
Всевозможные программы онкодиагностики, предлагаемые в частных медицинских учреждениях, тоже могут оказаться полезными. Проверяться «на всё» слишком дорого, поэтому советую выбрать комплекс обследований, наиболее подходящий именно вам. Опираться нужно на семейную историю болезни (был ли диагностирован рак у кого-то из старших членов семьи?) и индивидуальную предрасположенность к онкологии (работа на вредных производствах часто может стать причиной рака легких, а хронический гепатит — привести к раку печени).
Хороший и безопасный для здоровья вариант — магнитно-резонансная томография, получившая широкое распространение в последние годы. Также активно развивается новое направление — ядерная медицина (позитронно-эмиссионная томография). Однако бездумно сканировать разные части тела не имеет смысла. МРТ, например, хорошо подходит для скрининга рака молочных желез, поджелудочной железы, печени и головного мозга, в то время как для исключения рака легких и опухолей в костях лучше пройти компьютерную томографию (КТ).
Какие профилактические обследования стоит проходить регулярно?
- Флюорография грудной клетки (исключение рака легких) — 1 раз в год.
- Маммография (исключение рака молочной железы) — 1 раз в год после 40 лет (женщинам).
- Цитологическое исследование (ПАП-тест) шейки матки (исключить рак шейки матки ) — 1 раз в три года после начала половой жизни и до 65 лет (женщинам).
- Анализ кала на скрытую кровь (исключение рака толстого кишечника) — 1 раз в год после 50 лет.
- Анализ на простат-специфический антиген (ПСА) и пальцевое ректальное обследование (исключение рака предстательной железы) — 1 раз в год после 50 лет (мужчинам).
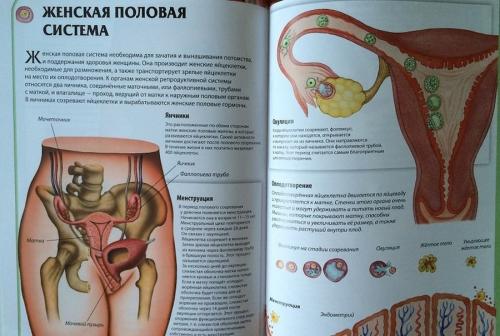
Онкологический скрининг для женщин. Разновидности рака у женщин
Женщинам приходится встречаться с раком шейки и тела матки, яичников и молочной железы.
Все женские болезни, в основе которых лежит раковый процесс, имеютдесять общих признаков, которые позволяют заподозрить онкологическую патологию на ранних стадиях:
- имеются кровянистые или сукровичные выделения;
- появляются маточные кровотечения (метрорраги);
- месячные становятся болезненными и нерегулярными (альгодисменоррея);
- меняются размеры живота;
- начинаются выделения из молочных желез;
- в грудных железах появляются уплотнения;
- появляется немотивированная усталость, повышенная утомляемость;
- женщина теряет в весе;
- беспокоят боли в животе;
- начинается необъяснимая лихорадка.
Рак матки развивается вследствие:
- раннего начала половой жизни,
- курения,
- нелеченных предраковых заболеваний и пр.
Женщины болеют аденокарциномой (железистым раком) шейки и цервикального канала, а также плоскоклеточным раком шейки матки.
Редко у женщин диагностируют саркому матки.
Онкомаркеры для женщин являются хорошим подспорьем в ранней диагностике рака матки.Раком яичников преимущественно болеют женщиныпосле пятидесяти лет.
Особенностью данного вида рака является то, что первые признаки заболевания появляются тогда, когда опухоль достигает больших размеров и давит на окружающие органы.
У женщин появляются
- тянущие боли в пояснице,
- выраженная болезненность после полового акта и
- признаки анемии.
Определение уровня женских опухолевых маркеров позволяет вовремя проявить онкологическую настороженность.
Первые проявления рака женской груди можно выявить во время обследования.
Это - изменение формы молочной железы, деформация соска, наличие выделений из него.Изменение кожи на определенном участке железы (кожа напоминает лимонную корку) и появление плотных бугристых узлов в толще грудной железы.
При таких симптомах женщине необходимо сразу же обратиться к врачу и сдать кровь на онкомаркеры.
Какие онкомаркеры сдавать женщинам
Женский организм вырабатывает гормоны, уровень которых может повышаться при раке половых органов.
К тому же, при раке гениталий в организме женщины появляются органоспецифические онкомаркеры, которые позволяют заподозрить рак матки или придатков.
Женщине при подозрении на рак внутренних половых органов определяют следующие онкомаркеры:
- раковый антиген 125;
- бета хорионический гонадотропин человека;
- карциномный эмбриональный антиген;
- онкомаркер 27-29;
- маркер плоскоклеточного рака SCC;
- эстрадиол.
Раковый антиген СА-125 является гликопротеином, который присутствует в серозных оболочках и тканях.
Источником СА-125 у женщин репродуктивного возраста является эндометрий. С этим связано циклическое изменение концентрации СА-125 в крови в разных фазах менструального цикла.
Во время менструации опухолевый маркер СА-125 вырабатывается в повышенном количестве.
При беременности онкомаркер СА-125 можно выявить выявляется в экстракте плаценты, амниотической жидкости (с 16 по 20 неделю) и в сыворотке крови беременной (в первом триместре).
Бета-хорионический гонадотропин человека вырабатывается плацентой беременной женщины. Диагностическую ценность представляет его β-субединица, по концентрации которой судят о течении беременности. Если же уровень β-хорионического гонадотропина повышается в крови небеременной женщины, то это однозначно говорит об опухолевом процессе в её организме.
Онкомаркер CA 27-29 является единственным опухолевым маркером, который считается абсолютноорганоспецифичным для молочной железы.
Он представляет собой растворимую форму гликопротеина MUC1. Этот гликопротеин экспрессируется на клеточных оболочках карциномы молочной железы. Он вырабатывается в избыточном количестве при эндометриозе и раке женских гениталий.
Онкомаркер SCC является опухолевым маркером плоскоклеточного рака. Это белок, который продуцируют эпителиальные клетки шейки матки, кожи, бронхов, пищевода.
Эстрадиол является специфичным маркером (эстрогенным гормоном), который всегда определяется в крови как женщины, так и мужчины.
От его уровня зависит функционирование многих органов и систем женского организма. Повышается его концентрация в крови при беременности и многих женских болезнях. Однакорезкое увеличение количества эстрадиола может говорить и о раке яичников.
Показания к исследованию на опухолевые маркеры
Женское здоровье зависит от того, вовремя ли проведен его мониторинг маркерами раковых клеток.
Обследование женщины онкомаркерами показанов таких случаях:
Расшифровка результатов исследования на онкомаркеры и норма онкомаркеров
Интерпретация полученных результатов анализа на онкомаркеры должна проводиться в той лаборатории, где выполнялось исследование.
Норма показателей зависит от методики анализа.
Скрининг рака легкого: преимущества, недостатки и новые рекомендации
Недавно ученые из Университета Северной Каролины (University of North Carolina, США) с коллегами проанализировали более 20 научных работ и подготовили всесторонний обзор применения низкодозной спиральной компьютерной томографии для скрининга рака легких. Статья была опубликована в научном журнале JAMA 9 марта 2021 года. Исследователи пришли к выводу о том, что скрининг рака легких с помощью низкодозной КТ имеет важные преимущества, но в ряде случаев приносит вред.
Скрининг рака легкого с помощью КТ был внедрен в клиническую практику не так давно. Это произошло после того, как в ходе крупного исследования NLST было доказано, что компьютерная томография выявляет злокачественные опухоли легких у курильщиков и людей, ранее расставшихся с вредной привычкой, намного лучше, чем рентгенография. Изначально Целевая группа служб профилактики США (USPSTF) рекомендовала проходить низкодозную КТ людям в возрасте от 55 до 80 лет, которые выкуривали по одной пачке сигарет ежедневно в течение 30 лет. Впоследствии были опубликованы результаты европейского исследования NELSON, которое также показало, что скрининговые компьютерные томографии помогают снизить смертность от рака легкого.
С тех пор прошло 10 лет. Теперь USPSTF решила обновить рекомендации, и для этого ученые проанализировали данные крупных исследований.
В новых рекомендациях произошли некоторые изменения:
- Раньше курильщикам и тем, кто отказался от вредной привычки в течение последних 15 лет, рекомендовалось рассмотреть целесообразность проведения скрининга с 55 лет. Теперь этот возраст снизился до 50 лет.
- Ранее был установлен критерий для отбора кандидатов на скрининг «30 сигарето-лет». То есть, если умножить стаж курильщика в годах на ежедневное количество пачек сигарет, должно получиться не менее 30. Например, по 1 пачке ежедневно в течение 30 лет, или по 2 в течение 15 лет, или по 1,5 в течение 20 лет. Теперь в группу риска попадают те, у кого накопилось 20 «сигарето-лет».
Доктор Дэниел Реуланд (Daniel Reuland), один из соавторов обзора, рассказывает:
Результаты двух крупных исследований подтвердили, что скрининг помогает снизить смертность от рака легких среди людей из группы повышенного риска. Однако, эти люди должны знать, что скрининг оказывается полезен только в определенном проценте случаев. Иногда он, напротив, вреден.
В чем недостаток скрининга?
Во время низкодозной КТ врачи делают снимки легких и ищут на них признаки злокачественной опухоли: участки затемнения, узелки. Это помогает диагностировать рак на ранних стадиях. Вред скрининга в том, что не все обнаруженные образования являются злокачественными. Это так называемые ложноположительные результаты. Человеку приходится делать контрольные снимки, чтобы проверить, не растут ли образования. В ряде случаев, чтобы разобраться в диагнозе, приходится выполнять инвазивные исследования. Как минимум, это заставляет пациента сильно переживать, не говоря уже о рисках, связанных с частым воздействием рентгеновского излучения и инвазивными вмешательствами.
Доктор Дэниел Йонас (Daniel Jonas), ведущий автор исследования, объясняет:
Применение скрининговых тестов у людей, не имеющих симптомов заболевания, безусловно, может принести пользу некоторым пациентам. Но оно способно нанести и вред. Что касается компьютерной томографии для ранней диагностики рака легких, то, несомненно, она помогает спасать жизни. Но некоторые люди, прошедшие это исследование, не получат пользы, они, скорее, из-за этого пострадают. Эксперты из USPSTF оценили все преимущества и риски, опираясь на данные научных работ, и решили рекомендовать скрининг с применением низкодозной КТ людям в возрасте 50–80 лет из группы высокого риска.
Ученые отметили, что распространенность рака легкого в США в настоящее время снижается. Вероятно, это связано с изменением отношения населения к курению. Следовательно, можно прогнозировать, что и число людей, нуждающихся в скрининге, будет постепенно снижаться. Но рекомендации по поводу скрининга не изменятся, как минимум, еще в течение 5–10 лет.
Авторы работы считают, что необходимо провести дополнительные исследования, которые помогли бы разобраться, как часто стоит проводить скрининг рака легких, как уменьшить вред, сохранив преимущества, и можно ли решить эту задачу с помощью других методов диагностики, помимо КТ.
Со своей стороны, врачи федеральной сети клиник онкологии «Евроонко» настоятельно рекомендуют всем курильщикам как можно быстрее расстаться с вредной привычкой. Это поможет снизить риск развития рака легких и ряда других онкологических заболеваний. Избавиться от никотиновой зависимости не поздно и тем, у кого уже диагностирована злокачественная опухоль. После этого улучшится общее самочувствие и прогноз.